Un groupe de chirurgiens orthopédistes estime que l’hôpital ne gère pas efficacement les horaires de chirurgie et de clinique. Ces chirurgiens croient que leur chef est inaccessible et qu’il ne consacre pas de temps, lors des réunions du département, pour que les membres du personnel puissent soulever les questions qui les préoccupent. Ils considèrent ses décisions comme étant imposées par la direction et non pas centrées sur le patient. Les membres du personnel se sentent impuissants à aborder le sujet. Ils se demandent comment ils sont censés prodiguer des soins sécuritaires en tant que département, quand leur chef ne les laisse pas l’aider.
De son côté, le chef du département d’orthopédie s’inquiète du rendement de son équipe. Il la décrit comme étant négative et critique, et déplore que les chirurgiens ne fassent tout simplement pas ce qu’il leur demande. Il pense que les médecins du département ne comprennent tout simplement pas les politiques de l’hôpital qui motivent ses décisions et il se demande ce qu’il pourrait bien faire pour que l’équipe devienne plus performante.
Dans cette vignette, le chef du département d’orthopédie pourrait-il devenir un leader plus influent s’il favorisait une sécurité psychologique?
La sécurité psychologique peut être définie comme une croyance commune selon laquelle tout membre de l’équipe soignante se sent libre de s’exprimer et de communiquer respectueusement ses opinions sans crainte de représailles.1 Cette approche est indispensable en médecine, car il faut que chacun puisse faire part de ses expériences pour réduire les risques liés à la sécurité des patients et tirer des enseignements des incidents ou accidents, ainsi que des incidents évités de justesse.
La sécurité psychologique est également un élément essentiel du cadre de l’Institute of Healthcare Improvement (IHI) pour des soins sécuritaires, fiables et efficaces (voir figure 1).2 Ce cadre permet de conceptualiser des systèmes de prestation de soins de santé hautement fiables comme une série d’éléments interconnectés que vous, en tant que médecin leader, pouvez exploiter pour fournir des soins sécuritaires. Grâce à votre influence sur la culture et les systèmes d’apprentissage de votre établissement, vous êtes particulièrement bien placé pour former des équipes qui prodiguent des soins hautement fiables.3
D’autres articles publiés par l’ACPM traitent des composantes du cadre de l’IHI, notamment le rôle des leaders dans la promotion de soins sécuritaires et fiables, ainsi que les éléments d’une culture juste et de la justice naturelle.3,4,5 Cet article examine la sécurité psychologique.
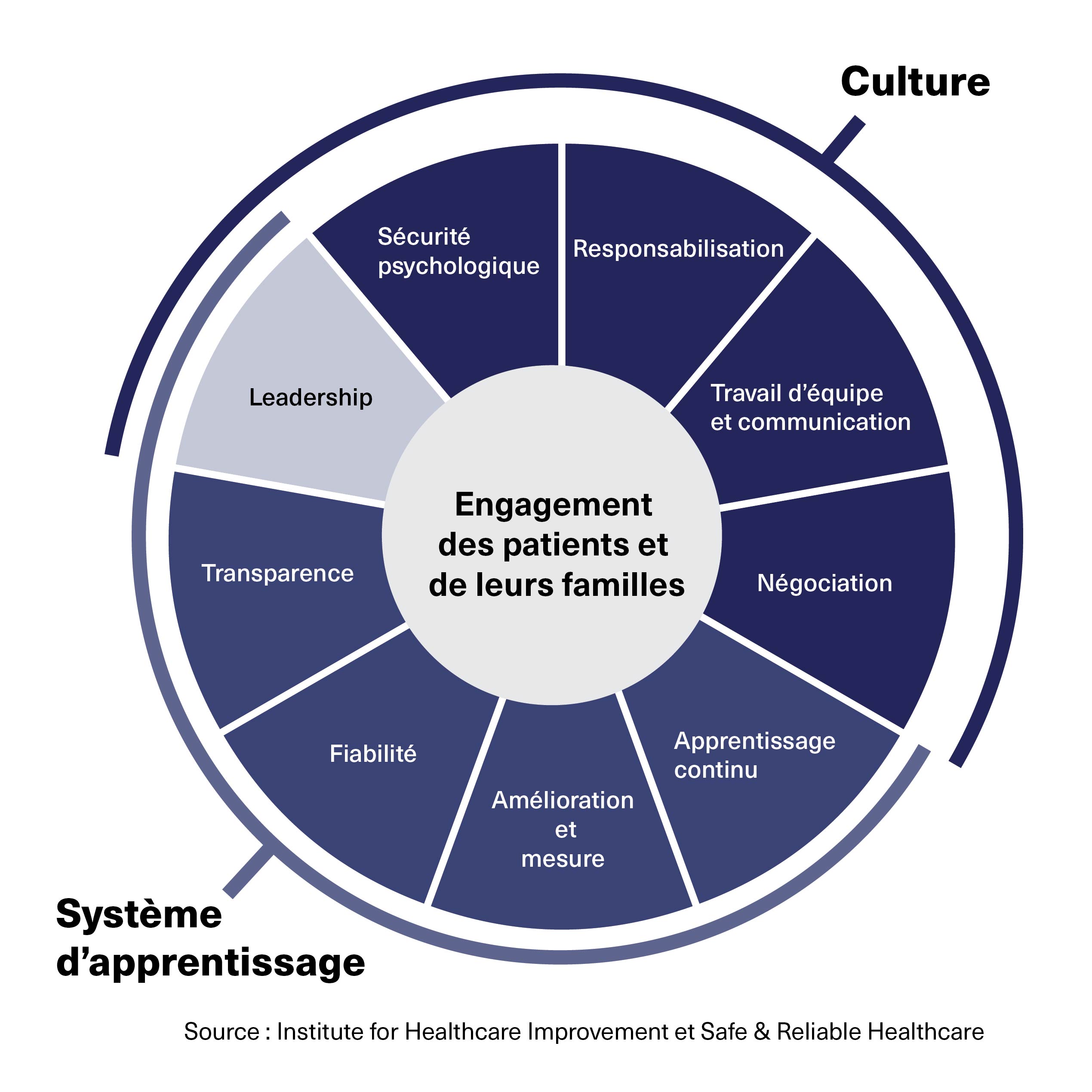 Figure 1: Cadre de référence pour des soins sécuritaires, fiables et efficaces
Figure 1: Cadre de référence pour des soins sécuritaires, fiables et efficaces
Qu’est-ce qu’un milieu sécuritaire sur le plan psychologique?
Dans un milieu sécuritaire sur le plan psychologique, tous les membres d’une équipe soignante se sentent à l’aise de proposer des améliorations et des innovations. De plus, l’apprentissage s’effectue autant dans le moment présent qu’après coup, car les membres de l’équipe peuvent :
- poser des questions sans craindre d’être catalogués comme ignorants
- demander une rétroaction sans craindre d’être considérés comme incompétents
- faire une suggestion sans craindre d’être perçus comme étant des personnes négatives
- être respectueusement critiques sans craindre d’être considérés comme perturbateurs
Définition de la conscience situationnelle
6
La conscience situationnelle est l’acquisition et la compréhension de l’information dynamique présente dans l’environnement. Elle consiste à suivre ce qui se passe et à anticiper ce que l’on pourrait faire ou adapter par la suite.
Dans un milieu de sécurité psychologique, les employés contribuent à la prise de conscience situationnelle commune chez les membres de l’équipe. Tous ces membres sont persuadés que leurs collègues n’embarrasseraient ou ne puniraient jamais quelqu’un d’autre pour avoir commis une erreur et ils se sentent rassurés que tout événement sera considéré comme une occasion d’apprentissage. Chacun est encouragé à poser des questions, à admettre qu’il existe des vulnérabilités et à faire des suggestions. Ils sont convaincus que l’on tiendra véritablement compte de ce qu’ils proposent et, le cas échéant, que l’on y donnera suite. Lorsque ceci n’est pas le cas, les membres de l’équipe savent que les dirigeants expliqueront pourquoi.
Avantages de la sécurité psychologique
7
- encourage chacun à faire entendre sa voix
- permet de clarifier la pensée
- soutient les conflits productifs
- atténue l’échec
- favorise l’innovation
- accroît la responsabilisation
La sécurité psychologique commence avec les leaders
La sécurité psychologique permet de fusionner apprentissage continu et rendement supérieur. Il s’agit d’un état d’esprit organisationnel qui vise à garantir que les processus d’apprentissage favorisent des soins sécuritaires et continuent d’être adaptés en vue d’obtenir les meilleurs résultats possible. Lorsque les soignants de première ligne ne sentent pas qu’ils disposent de la sécurité psychologique nécessaire pour parler à leurs leaders, et encore moins pour se parler entre eux, il est difficile pour les organisations d’aborder de manière proactive les vulnérabilités identifiées.
La sécurité psychologique ne peut être établie par décret. Si les directives, les lignes directrices et les slogans peuvent communiquer l’intention d’un leader de favoriser la sécurité psychologique, ils ne la créent pas pour autant. Pour que la sécurité psychologique s’installe et se développe, vous devez la promouvoir explicitement, donner l’exemple, et inciter continuellement les autres à s’y rallier.
Trois étapes menant à la sécurité psychologique
En tant que leader, vous pouvez prendre trois mesures pratiques pour aider à établir une sécurité psychologique au sein d’une équipe :
- Promouvoir un conflit sain
- Encourager chacun à faire entendre sa voix
- Utiliser la règle de platine
1. Promouvoir un conflit sain
Bien des gens se sentent mal à l’aise d’exprimer leur désaccord à leurs collègues et de leur suggérer une autre façon de procéder. Ce n’est pas le fait que des conflits se produisent qui est problématique, mais plutôt le sens qu’on leur attribue dans les moments qui suivent. C’est la crainte interpersonnelle – issue d’un manque de sécurité psychologique – que le chef ou un collègue se fâche à cause d’un commentaire ou d’une question qui peut dominer sur le lieu de travail et entraver la collaboration nécessaire à la prestation de soins plus sécuritaires.
Vous pouvez contribuer à normaliser les conflits respectueux et à favoriser le sentiment que tous les membres de l’équipe sont appréciés en incluant des attentes claires et un soutien aux discussions respectueuses en milieu de travail. En rassurant le groupe sur le fait que vos objectifs ultimes sont la sécurité des patients et l’amélioration de la qualité, et en précisant que vous ne tolérerez aucun comportement qui rabaisse, embarrasse ou ostracise les membres de l’équipe, vous préparez le terrain en vue de discussions saines.
2. Encourager chacun à faire entendre sa voix
Les incidents liés à la sécurité des patients sont souvent dus à un ensemble complexe de facteurs contributifs (p. ex. une surcharge cognitive ou une dérive inconsciente par rapport à des pratiques sécuritaires). Les membres de l’équipe peuvent parfois avoir plus de difficulté, en raison de cette situation complexe, à discerner qu’ils sont sur le point de commettre une erreur menant à un incident lié à la sécurité des patients, jusqu’à ce que l’erreur se produise. Si l’on ne discerne pas nécessairement nos propres erreurs, nos collègues peuvent quant à eux voir et entendre les choses différemment, et ainsi reconnaître un risque qui pourrait autrement passer inaperçu. Lorsque nos collègues font part de leurs préoccupations, il s’agit d’une forme de communication non seulement respectueuse, mais honnête.
La crainte d’offenser une personne perçue comme étant plus haut placée dans la hiérarchie est très répandue dans le secteur des soins de santé. En raison de cette crainte, les collègues hésitent souvent à soulever un problème, même lorsqu’ils pensent qu’une situation peut présenter un risque. En tant que médecin leader, vous pouvez encourager la prise de parole en invitant fréquemment et ouvertement vos subordonnés à s’exprimer. Vous pouvez, par exemple, favoriser le dialogue en disant : « Je peux avoir manqué des détails, donc si vous me voyez faire quelque chose qui pourrait avoir un impact sur la sécurité des patients, n’hésitez pas à me le dire ». Les invitations réitérées sont aussi importantes que les mots choisis pour établir une sécurité psychologique.5
Le fait de parler franchement de vos limites et d’inviter honnêtement les autres à s’exprimer librement, envoie un signal fort en faveur de l’instauration d’une culture où chacun se sent libre de faire entendre sa voix. Cependant, il est peut être encore plus important pour vous d’être à l’écoute. En reconnaissant qu’une personne a le courage de s’exprimer et en agissant en fonction des renseignements qu’elle vous communique, vous montrez que vous joignez le geste à la parole et renforcez ainsi votre crédibilité.
Le meilleur moyen de prédire si une personne aura tendance à faire entendre sa voix est d’examiner la réponse qu’elle a obtenue la dernière fois qu’elle s’est exprimée librement. Si vous voulez encourager vos employés à s’exprimer, félicitez ceux qui le font – surtout lorsque la préoccupation soulevée est finalement jugée infondée. En agissant ainsi, vous donnez l’exemple de la réponse appropriée et vous montrez que vous acceptez d’être vous-même vulnérable.
3. Utiliser la règle de platine
« Traitez les autres comme vous aimeriez être traité » énonce la règle d’or. Toutefois, en matière de sécurité psychologique, c'est la règle de platine qui prévaut : « Traitez les autres comme ils voudraient être traités. »
Les professionnels de la santé veulent sentir qu’ils apportent une contribution valable ainsi qu’une amélioration concrète. En encourageant les professionnels de première ligne – ceux qui font le travail et connaissent bien les problèmes – à faire part de leurs idées et à proposer des solutions, vous pouvez concrétiser et améliorer la vision de votre département, quelle qu’elle soit.
Les dirigeants qui ne peuvent ou ne veulent ni recevoir de rétroaction et ni la transformer en actions significatives réduisent souvent leurs subordonnés au silence. Toutefois, grâce à une bonne capacité d’écoute, vous pouvez prémunir les professionnels de la santé contre l’autocensure et les encourager à remettre en question honnêtement une situation au lieu de l’accepter d’emblée.
Vous pouvez favoriser un milieu de sécurité psychologique en réfléchissant avant de vous exprimer, en demandant l’opinion et les préférences des autres, et en participant à des discussions sur le type de rétroaction que les membres de l’équipe aimeraient recevoir. Cette approche communique explicitement votre respect envers autrui et votre ouverture à créer un environnement où les gens se sentent valorisés et où ils font de leur mieux au travail.
En bref
Il est normal de s’attendre à des tensions dans un environnement où les enjeux sont élevés, comme celui des soins de santé. En tant que médecin leader, vous pouvez transformer les tensions sur le lieu de travail en moments propices à l’apprentissage en encourageant la sécurité psychologique et en la soutenant. En exploitant de tels moments, vous pouvez accroître la responsabilisation, améliorer la sécurité du système et organiser le lieu de travail de façon à vraiment soutenir l’apprentissage.
Références
- Edmondson, AC. Psychological Safety and Learning Behavior in Work Teams. Admin Sci Q. 1999 Jun;44(2):350-83
- Frankel A, Haraden C, Federico F, et al. A Framework for Safe, Reliable and Effective Care. White paper. Institute for Healthcare Improvement and Safe & Reliable Healthcare;2017.
- Association canadienne de protection médicale. ACPM;juin 2018. Principes fondamentaux du leadership : Comment les médecins chefs de file peuvent former des équipes qui fournissent des soins de santé hautement fiables [cité le 2 avril 2020].
- Association canadienne de protection médicale. ACPM;sept. 2018. Principes fondamentaux du leadership : Une culture de responsabilisation [cité le 2 avril 2020]
- Boivin D, Lefebvre G, Bellemare S. Natural Justice and Alternative Dispute Resolution: Their Importance in Managing Physician Performance. Canadian Journal of Physician Leadership. 2019;6(2):46-50
- Guide des bonnes pratiques. Association canadienne de protection médicale. Conscience situationnelle : Que se passe-t-il autour de vous? [cité le 2 avril 2020].
- Edmondson, AC. Teaming: How Organizations Learn, Innovate, and Compete in the Knowledge Economy. Kindle Edition. Jossey-Bass;2012 Mar 16 [cité le 2 avril 2020].