À la fin de 2024, l’ACPM comptait 151 spécialistes en chirurgie thoracique parmi ses membres (code de travail 87).
Le graphique ci-dessous présente une comparaison des tendances observées sur une période de 10 ans dans les dossiers médico-légaux ciblant ces spécialistes et l’ensemble des autres spécialités chirurgicales.
Quels sont les risques relatifs d’un problème médico-légal en chirurgie thoracique?
- Chirurgie thoracique, plaintes aux Collèges (n = 77)
- Chirurgie thoracique, actions en justice (n = 35)
- Toutes les spécialités chirurgicales, plaintes aux Collèges (n = 7 497)
- Toutes les spécialités chirurgicales, actions en justice (n = 3 569)
Étant donné la petite population de chirurgien·nes thoraciques, le nombre de dossiers les mettant en cause variait dans une vaste mesure d’une année à l’autre.
Entre 2015 et 2024, le taux global de plaintes aux Collèges1et d’actions en justice visant ces spécialistes était significativement inférieur à celui de l’ensemble des spécialités chirurgicales (p < 0,05).
Par rapport aux autres chirurgien·nes thoraciques, quel est le risque de vous faire citer dans des dossiers médico-légaux?
Pourcentage de chirurgie thoracique, fréquence des dossiers sur 5 ans
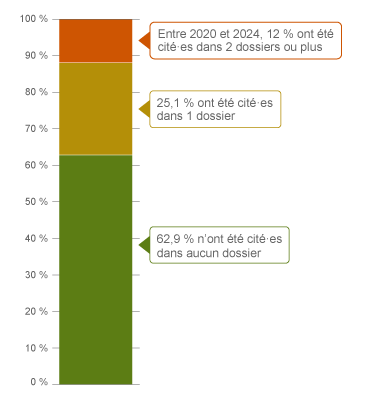
| Aucun dossier |
62,9 |
| 1 dossier |
25,1 |
| 2 dossiers ou plus |
12,0 |
Pourcentage de chirurgie thoracique, fréquence des dossiers sur 1 an
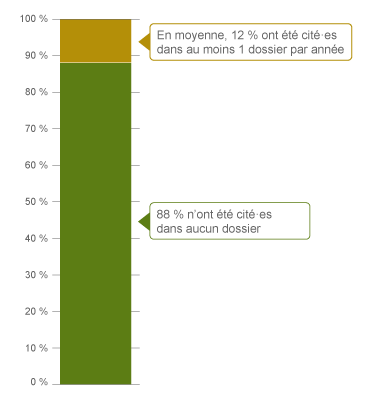
| Aucun dossier |
88,0 |
| 1 dossier |
12,0 |
Au cours des cinq dernières années (2020-2024),2, 37 % des spécialistes en chirurgie thoracique ont été cité·es dans au moins un nouveau dossier médico-légal (action en justice ou plainte auprès d’un Collège ou d’un hôpital).
Pour chacune des années de cette période, 12 % de ces spécialistes ont été cité·es dans au moins un nouveau dossier médico-légal.
Les sections qui suivent présentent les résultats tirés des 81 dossiers d’actions en justice, de plaintes aux Collèges et de plaintes intrahospitalières visant des chirurgien·nes thoraciques qui ont été conclus par l’ACPM entre 2015 et 2024.
Quelles sont les plaintes le plus souvent émises par les patient·es et les critiques le plus couramment formulées par l’expertise médicale?3 (n=81)
| Évaluation déficiente |
37 |
11 |
| Erreur de diagnostic |
33 |
16 |
| Problèmes de communication médecin-patient·e/famille |
25 |
12 |
| Surveillance ou suivi inadéquats |
21 |
10 |
| Processus de consentement inadéquat |
18 |
4 |
| Omission de réaliser un test ou une intervention |
18 |
10 |
| Préjudice associé à la prestation de soins de santé |
14 |
6 |
| Processus décisionnel inadéquat en matière de prise en charge |
9 |
3 |
| Défaut d’orienter la personne vers un·e collègue |
8 |
4 |
| Tenue de dossiers inadéquate |
8 |
8 |
Les plaintes reflètent le fait que, du point de vue des patient·es, un problème est survenu au cours de la prestation des soins. Ces plaintes ne sont pas toujours appuyées par l’opinion de l’expertise médicale. Il arrive que celle-ci n’ait pas de critiques à formuler quant aux soins prodigués, ou que ses critiques n’aient aucun lien avec les allégations des patient·es.
Les préjudices aux patient·es et les erreurs de diagnostic figuraient à la fois dans les allégations des patient·es et dans les critiques formulées par l’expertise médicale. Les préjudices évitables étaient généralement associés à de multiples facteurs contributifs tels qu’une perte de la conscience situationnelle et un processus décisionnel inadéquat.
Dans les 81 dossiers, 14 personnes ont subi un préjudice associé à la prestation de soins de santé. Par exemple :
- Omission de prendre connaissance de l’intégralité d’un rapport de tomodensitométrie faisant état d’une anomalie vasculaire. Choc hypovolémique attribuable à la réalisation d’une ligature vasculaire inappropriée, étant donné l’anatomie de la personne.
- Lésion au site du trocart lors du retrait de l’instrument laparoscopique après une intervention, suivie d’une détresse respiratoire, d’une hypotension grave et d’une anémie avant le départ de la salle d’opération. Critiques formulées par l’expertise médicale à l’égard d’une laparotomie tardive attribuable à la période d’attente avant l’obtention de l’équipement laparoscopique nécessaire à l’examen.
Des erreurs de diagnostic ont été mises en cause dans 12 dossiers. Par exemple :
- Diagnostic tardif d’un cancer du pancréas attribuable à l’absence de suivi des résultats d’une tomodensitométrie demandée par une chirurgienne thoracique remplaçant un collègue.
- Rupture œsophagienne non diagnostiquée après la correction d’une hernie hiatale.
- Défaut d’assurer le suivi d’un rapport initial de pathologie chirurgicale indiquant des marges de résection positives. En conséquence, interventions chirurgicales supplémentaires plus invasives requises par la suite.
Quelles sont les interventions le plus souvent mises en cause dans les dossiers médico-légaux citant des spécialistes en chirurgie thoracique? (n = 81)
| Intervention |
Nombre de patient·es |
| Appareil respiratoire |
38 |
| Résection (p. ex. lobectomie, résection cunéiforme) |
23 |
| Biopsie |
8 |
| Bronchoscopie |
7 |
| Appareil digestif |
21 |
| Ablation (p. ex. œsophagectomie, gastrectomie) |
12 |
La fréquence des interventions recensées dans les dossiers médico-légaux est, selon toute probabilité, représentative de ce qu’on observe dans la pratique des chirurgien·nes thoraciques; toutefois, elle ne reflète pas nécessairement les interventions à risque élevé.
Les critiques couramment formulées par l’expertise médicale comprennent ce qui suit :
Période préopératoire
Processus de consentement inadéquat
- Défaut d’expliquer que le traitement de l’hyperhidrose ne procure pas toujours un soulagement durable des symptômes, ce qui a entraîné une détresse psychologique importante chez la personne soignée après l’intervention chirurgicale.
- Défaut d’expliquer, durant la discussion visant à obtenir le consentement à la chirurgie, que la douleur thoracique chronique figure parmi les complications fréquentes d’une thoracotomie ouverte. Apparition ultérieure d’une douleur postopératoire chronique altérant la qualité de vie.
Période peropératoire
Mauvaise structure anatomique ciblée
- Numéro de côte erroné entraînant la résection étendue de la mauvaise côte.
Omission de réaliser un test ou une intervention
- Défaut de reprendre l’anticoagulothérapie prophylactique de la TVP, malgré la résolution de l’hémorragie postopératoire initiale, entraînant une embolie pulmonaire.
Période postopératoire
Surveillance ou suivi inadéquats
- Défaut d’assurer le suivi de l’ensemble des analyses pathologiques; rémission établie en se fondant uniquement sur le rapport initial. Marges positives mises en évidence dans le rapport subséquent et diagnostic tardif de récidive.
Tenue de dossiers inadéquate
- Défaut de consigner au dossier les évaluations et examens de suivi, et d’informer les autres médecins traitant·es que les symptômes postopératoires étaient vraisemblablement d’origine cardiaque et sans lien avec l’intervention chirurgicale pulmonaire récente.
En outre, les problèmes de communication médecin-patient·e/famille, soit la principale critique de l’expertise médicale, ont été observés à chacune des étapes de la prestation de soins. Par exemple :
- Omission d’informer un·e conjoint·e de l’état critique de la personne soignée, retardant ainsi son arrivée à l’hôpital, soit quelques heures avant le décès.
- Omission de répondre aux questions et préoccupations de la personne soignée entraînant des problèmes de communication et contribuant à de multiples plaintes pour prise en charge inadéquate.
Aide-mémoire pour réduire les risques
Les lacunes en matière de connaissances ou de compétences non techniques augmentent souvent les risques médico-légaux et contribuent aux issues défavorables chez les patient·es. D’après les commentaires émis par l’expertise médicale, les spécialistes en chirurgie thoracique peuvent gérer les risques comme suit :
Période préopératoire
- Évaluer soigneusement s’il est indiqué d’effectuer l’intervention, en particulier chez les patient·es à risque élevé. Prévoir des dispositions pour les patient·es ayant des particularités anatomiques.
- Pour obtenir un consentement éclairé, les médecins devraient discuter des éléments suivants et les consigner au dossier :
- le diagnostic;
- la nature du traitement proposé;
- les chances de succès;
- les autres traitements possibles (y compris l’absence de traitement et ses conséquences éventuelles);
- les risques importants et particuliers associés aux traitements proposés et aux autres choix de traitement.
- Vérifier la bonne compréhension des patient·es et, s’il y a lieu, de la famille ou des personnes prenant des décisions en leur nom. Veiller à ce que la discussion avec les patient·es soit claire, concise et exempte de jargon, et prévoir assez de temps pour répondre aux questions. Consigner tous les détails de la discussion dans le dossier médical.
Période peropératoire
- Anticiper les risques de lésions peropératoires en faisant des pauses cognitives régulièrement, surtout aux étapes délicates ou compliquées d’une intervention. Les lésions aux structures vitales comme les nerfs et le système vasculaire étant souvent citées dans les dossiers médico-légaux, consigner au dossier toutes les précautions prises pour visualiser ou protéger ces structures.
- Envisager de modifier ses techniques ou de consulter un·e collègue en cas de problème durant l’intervention chirurgicale.
Période postopératoire
- Veiller à ce qu’un système fiable soit en place pour faciliter la réception des résultats d’examens en temps opportun, une évaluation efficace et une gestion appropriée, ainsi qu’un suivi de ces examens, y compris la communication des résultats. Évaluer ce système régulièrement et y apporter des améliorations pour en assurer la fiabilité et combler les lacunes en matière de qualité.
- Transmettre aux patient·es et aux prestataires de soins responsables toute l’information nécessaire en ce qui concerne la surveillance continue. Consigner soigneusement l’état des patient·es, les instructions préalables au congé transmises et le détail du plan de suivi.
- Divulguer sans délai aux patient·es toute complication ou difficulté survenue au cours d’une intervention chirurgicale ou autre. Miser sur une communication ouverte et discuter avec les patient·es des répercussions et des complications possibles après l’intervention chirurgicale ou autre, ainsi que des soins de suivi. Consigner ces discussions dans le dossier médical.
Limitations
Les nombres qui figurent dans ce rapport sont tirés des données médico-légales de l’ACPM. Les dossiers médico-légaux de l’ACPM ne représentent qu’une petite proportion des incidents liés à la sécurité des patient·es. De nombreux facteurs peuvent inciter une personne à intenter une poursuite ou à déposer une plainte, et ces facteurs varient grandement en fonction du contexte. Les dossiers médico-légaux peuvent donc être une précieuse source d’information sur des sujets importants, mais on ne peut les considérer comme représentatifs de l’ensemble des incidents liés à la sécurité des patient·es.
Maintenant que vous connaissez les risques liés à votre travail…
Limitez les risques médico-légaux grâce aux ressources de l’ACPM.
- Recherche de l’ACPM :
- Ressources éducatives de l’ACPM :
Des questions?
Pour toute demande de données, écrivez à [email protected].
Notes
-
Les médecins n’ont pas l’obligation de signaler les instances médico-légales à l’ACPM, et ne le font que sur une base volontaire. Par conséquent, il n’est pas possible de brosser un portrait complet de ce type de dossiers au Canada.
-
En moyenne, un dossier médico-légal est ouvert deux à trois ans après un incident lié à la sécurité des patient·es. Ainsi, il est possible qu’un nouveau dossier médico-légal concerne un incident survenu il y a quelques années.
-
Par expertise médicale, on entend les médecins expert·es qui interprètent les problèmes cliniques, scientifiques ou techniques liés aux soins prodigués et qui émettent une opinion à leur égard. Ces médecins ont habituellement une formation et une expérience semblables à celles de leurs collègues ayant prodigué les soins à évaluer.